El colesterol es una palabra que genera reacciones inmediatas, a menudo de preocupación. Sin embargo, esta molécula lipídica es fundamental para la vida. Es un componente estructural esencial de las membranas celulares, precursor de hormonas como el cortisol y los estrógenos, y vital para la síntesis de la vitamina D y los ácidos biliares que digieren las grasas. El verdadero desafío no es el colesterol en sí, sino su transporte en la sangre. Aquí es donde entran en juego las famosas lipoproteínas, especialmente las HDL y LDL, protagonistas de la salud cardiovascular. Comprender sus diferencias, funciones y el equilibrio entre ambas es clave para tomar el control de nuestro bienestar.
El Dilema del Transporte
Imaginemos el torrente sanguíneo como un sistema acuoso. El colesterol y otros lípidos, como los triglicéridos, son grasas y, por tanto, no se disuelven en la sangre (hidrofóbicos). Para ser transportados desde su lugar de producción (principalmente el hígado) y desde la dieta (intestino) hacia los tejidos que los necesitan, deben «empaquetarse» en vehículos especializados: las lipoproteínas.
Estas partículas esféricas tienen un núcleo lipídico (colesterol y triglicéridos) y una cubierta externa de proteínas (apolipoproteínas) y fosfolípidos que las hacen solubles. El tipo de lipoproteína se define por su densidad, determinada por la proporción entre lípidos (menos densos) y proteínas (más densas). De mayor a menor densidad, las principales son: quilomicrones, VLDL, IDL, LDL y HDL.
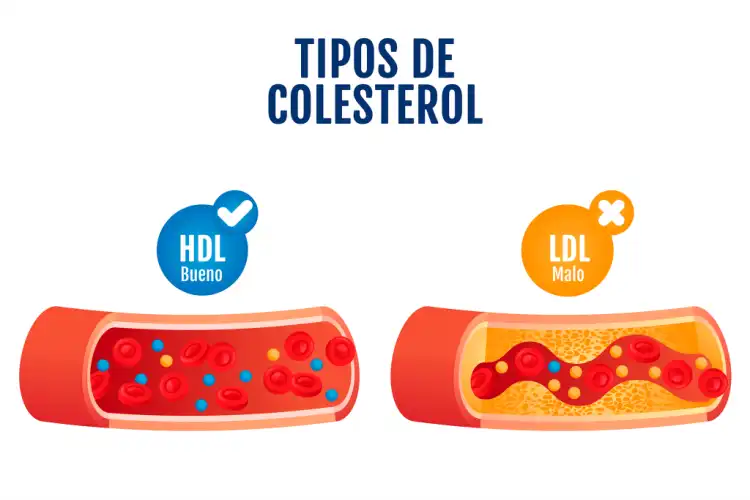
LDL (Lipoproteína de Baja Densidad)
Comúnmente etiquetado como el «colesterol malo», esta denominación es un tanto simplista. La LDL es una lipoproteína crucial en la cadena de suministro. Su función principal es transportar el colesterol desde el hígado hacia las células periféricas de todo el cuerpo. Cada célula tiene receptores específicos (receptores LDL) que reconocen las apolipoproteínas de estas partículas, permitiendo su entrada para su uso.
El problema no es la LDL en sí, sino su exceso y, sobre todo, su modificación.
Cuando hay un desequilibrio —por una producción excesiva, una dieta rica en grasas saturadas y trans, o una capacidad reducida de las células para captarla—, las partículas de LDL circulan en la sangre durante demasiado tiempo. Allí, pueden sufrir un proceso de oxidación por los radicales libres. Esta LDL oxidada se vuelve dañina: es reconocida como un agente extraño por el sistema inmunológico.
Los glóbulos blancos (macrófagos) la fagocitan, transformándose en «células espumosas» cargadas de grasa. Estas células se adhieren y se infiltran en las paredes internas de las arterias (endotelio), iniciando un proceso inflamatorio y formando una estría grasa, que es el primer paso hacia la aterosclerosis. Con el tiempo, este depósito se convierte en una placa aterosclerótica que estrecha las arterias (ateroma), reduciendo el flujo sanguíneo. Si una placa se rompe, puede desencadenar la formación de un coágulo (trombo) que bloquea por completo la arteria, provocando un infarto de miocardio o un accidente cerebrovascular.
Por ello, mantener niveles elevados de LDL en sangre (>160 mg/dL se considera alto riesgo) es uno de los principales factores de riesgo cardiovascular. No toda la LDL es igual: las partículas LDL pequeñas y densas son más propensas a oxidarse y penetrar la pared arterial que las partículas grandes y esponjosas.
HDL (Lipoproteína de Alta Densidad)
Aquí reside la razón de su fama como «colesterol bueno». La HDL es sintetizada tanto en el hígado como en el intestino, pero comienza su vida como una partícula prácticamente vacía, una especie de «disco» de proteínas y fosfolípidos.
Su función primordial es el transporte reverso del colesterol. Actúa como un sistema de recolección y reciclaje:
- Recolección: Las partículas de HDL navegan por el torrente sanguíneo y recogen el exceso de colesterol libre de las paredes arteriales y de los tejidos periféricos.
- Maduración: A través de la enzima LCAT, esterifican el colesterol recolectado, permitiendo que se almacene en su núcleo. La partícula se transforma en una esfera madura.
- Transporte y Entrega: Esta HDL cargada de colesterol puede hacer dos cosas: entregarlo directamente al hígado para su eliminación a través de la bilis (en un proceso llamado «vía directa»), o transferirlo a otras lipoproteínas como los quilomicrones o las VLDL, que finalmente también lo llevarán al hígado («vía indirecta»).
Además de esta función esencial, la HDL tiene propiedades antioxidantes (protege a la LDL de la oxidación), antiinflamatorias (reduce la adhesión de moléculas inflamatorias en el endotelio) y vasoprotectoras (promueve la producción de óxido nítrico, que relaja los vasos sanguíneos).
Por estas razones, un nivel adecuado de HDL (>60 mg/dL se considera cardioprotector) está asociado con un menor riesgo de enfermedad cardiovascular. Su acción de «barrer» el colesterol de las arterias ayuda a prevenir y, en cierta medida, puede revertir las primeras etapas de la aterosclerosis.
Diferencias Clave entre HDL y LDL
| Característica | LDL (Colesterol «Malo») | HDL (Colesterol «Bueno») |
|---|---|---|
| Densidad | Baja Densidad | Alta Densidad |
| Composición | Mayor proporción de colesterol en relación a las proteínas. | Mayor proporción de proteínas en relación a los lípidos. |
| Función Principal | Transportar colesterol desde el hígado hacia los tejidos. | Transportar colesterol desde los tejidos y arterias hacia el hígado para su eliminación. |
| Efecto en Arterias | Aterogénico. Su exceso y oxidación promueve la formación de placa. | Protector. Ayuda a limpiar el exceso de colesterol de las paredes arteriales. |
| Niveles Deseables | Bajos: <100 mg/dL es óptimo para población de riesgo. | Altos: >60 mg/dL es cardioprotector. |
| Impacto en Riesgo CV | Directamente proporcional. A mayor nivel, mayor riesgo. | Inversamente proporcional. A mayor nivel, menor riesgo (hasta cierto punto). |
Más Allá de los Números
El foco no debe estar únicamente en reducir el LDL o aumentar el HDL de forma aislada. El objetivo es lograr un perfil lipídico saludable y un equilibrio adecuado. Un indicador útil es la relación Colesterol Total/HDL. Un valor por debajo de 4,5 se considera aceptable, pero idealmente debería ser inferior a 3,5.
Cómo Influir Activamente en Nuestros Niveles
La genética juega un papel, pero los factores modificables son determinantes:
Para REDUCIR el LDL:
- Dieta: Reducir grasas saturadas (carnes rojas grasas, lácteos enteros, mantequilla) y eliminar las grasas trans (productos procesados, fritos industriales). Aumentar la fibra soluble (avena, legumbres, manzanas), que ayuda a eliminar el colesterol por las heces.
- Ejercicio: La actividad física aeróbica regular (caminar a paso rápido, nadar, correr) ayuda a reducir los niveles de LDL.
- Peso: Mantener un peso saludable reduce la producción de LDL.
- Medicación: Cuando los cambios en el estilo de vida no son suficientes, las estatinas son el tratamiento de primera línea para reducir eficazmente el LDL.
Para AUMENTAR el HDL:
- Ejercicio: Es el factor más potente para elevar el HDL. Se requiere ejercicio aeróbico de intensidad moderada-alta de forma constante.
- Dieta: Consumir grasas saludables insaturadas (aceite de oliva virgen extra, aguacate, frutos secos, pescado azul). Evitar los carbohidratos refinados (azúcar, harina blanca), que pueden reducir el HDL.
- Dejar de fumar: El tabaco reduce significativamente los niveles de HDL. Dejar de fumar puede aumentarlos en pocas semanas.
- Moderación con el alcohol: Un consumo muy leve (ej. una copa de vino tinto al día) puede elevar ligeramente el HDL, pero los riesgos superan los beneficios si no se consume ya. No se recomienda empezar a beber con este fin.
Conclusión
Entender la dinámica entre el HDL y el LDL nos permite ver el colesterol no como un enemigo estático, sino como un sistema de transporte vital que debe mantenerse en equilibrio. El LDL es el camión de reparto necesario, pero un tráfico excesivo y descontrolado congestiona y daña las «carreteras» arteriales. El HDL es el eficiente servicio de recogida y reciclaje que mantiene las vías limpias.
El monitoreo regular a través de análisis de sangre, junto con un estilo de vida activo y una dieta consciente, son las herramientas fundamentales para asegurar que este complejo sistema funcione a nuestro favor, protegiendo nuestro corazón y nuestro cerebro a largo plazo. La salud cardiovascular se construye día a día con decisiones informadas.
